一般の方へ
 骨折の解説
骨折の解説
高齢者の骨盤骨折
はじめに
高齢者の骨盤骨折は、骨粗しょう症のない若年者でも骨盤骨折をきたす交通事故や高所からの墜落のような激しい外傷(高エネルギー外傷)によるものと、加齢により骨が弱くなることからくる骨粗しょう症・骨脆弱性を基盤として軽微な外傷や転倒により骨折をきたすものの、大きく2種類の原因があることが知られています。とくに骨粗しょう症を基盤としたハッキリしない原因での骨盤骨折は、腰痛や坐骨神経痛、大腿骨近位部骨折と似たような症状があるため、当初は診断がつかないことがあります。
診断
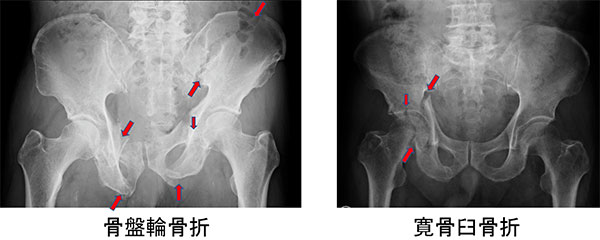
骨折した部位により、骨盤輪骨折と寛骨臼骨折の2種類にわけられます(図1)。寛骨臼骨折は、股関節の骨盤側におこる関節部の骨折です。また、骨盤輪骨折は寛骨臼を除く骨盤のリング構造が壊れて、安定性が失われる骨折です。
いずれも単純レントゲンで診断しますが、構造が複雑であるためCTでなければ診断できない場合もあります。特に高齢者の場合は、骨粗しょう症をともなうことが多く、受傷当初は全くズレ(転位)がなく単純レントゲンやCTでもわからない場合があります。その場合、数日後に繰り返し行うレントゲン撮影や、MRI、骨シンチグラフィーなどによる診断が有用な場合があります。さらに、骨盤周辺は多くの血管や内蔵が存在するため、合併損傷を調べるためには造影CTが有用です。
図1.骨盤輪骨折と寛骨臼骨折
治療
受傷初期の問題として、骨盤周囲への大量出血が挙げられます。高齢者であれば血管がもろくなっています。そのため大きくズレていない骨折でも、主要な血管が損傷されていることがあるため、出血への対策が必要です。輸液や輸血にて対応しますが、骨折部が不安定であることによる出血や二次的な損傷が発生することがあり、安静や四肢の牽引、手術による創外固定にて骨折部の安定化を図ります。また動脈性の出血が考えられる場合は、血管造影、血管塞栓術を行う場合があります。
初期治療が落ち着いたら、次は機能回復のための治療となります。骨盤輪骨折では、骨盤のリング構造を安定化させることを考えます。ズレ(転位)がおおきくない場合は、保存治療を選択することが多いです。骨折部が治癒するまで、牽引などで安静を保ちながら、痛みに応じて移動・歩行訓練を行います。侵襲がなく容易に行えることが長所ですが、ベッド上の安静期間が長期になる可能性があることが問題点です。長期の安静で歩行・移動能力の低下が起きたりする場合があります。また骨がなかなか癒合せず痛みがとれない、骨癒合の遷延が発生することがあります。場合によっては、途中で手術治療に切り替えます。
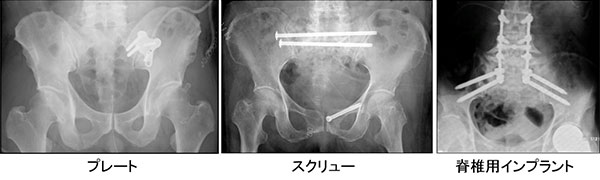
一方、ズレ(転位)が大きい場合、矯正して不安定性をとる手術的処置をおこなうことがあります。スクリュー、プレート、脊椎固定用のインプラント等を使用し内固定を行います(図2)。侵襲的な治療であり、術中の出血や神経・血管損傷の可能性があることが問題点ですが、しっかりとした内固定ができれば、早期に痛みがとれ離床が可能となります。近年では、ナビゲーションシステムや3Dイメージシステムなどを使用することで、小侵襲手術を行い、高齢者でも良好な回復を認める治療も行われております。合併症としては、出血、静脈血栓症(エコノミークラス症候群)、手術創部の感染、骨癒合の遷延、長期の臥床で筋力低下による機能障害や肺炎や褥瘡・その他内科的合併症を生じることがあります。メリット・デメリットを考慮して治療を選択します。
図2.骨盤輪骨折の手術治療
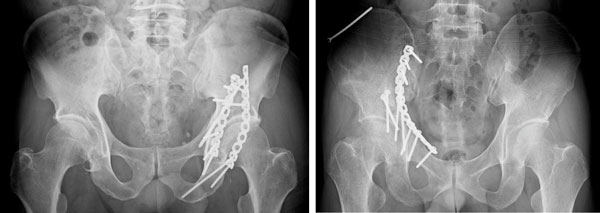
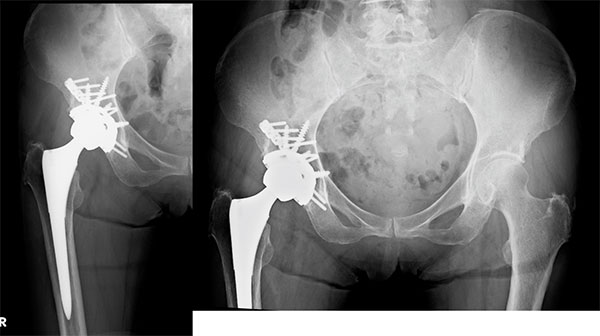
寛骨臼(股関節内)骨折の場合は、関節面がズレ(転位)ています。ズレが大きく残る場合は、骨がついてもうまく動くことができないため、機能障害が残ります。たとえ骨がついても、徐々に変形性関節症が進行します。そのため、ズレが大きい場合は手術により整復し、プレートやスクリューを用いて内固定を行う骨接合術を行います(図3)。ただし、寛骨臼骨折の手術は難易度が高く、骨盤の深部を操作することから大量出血や神経損傷などの危険性があります。また、関節面・軟骨の損傷がひどい場合は、骨接合と人工関節を組み合わせた手術を行う場合があります。年齢や受傷前の活動性等も考慮した上での選択となります(図4)。
図3.寛骨臼骨折の手術治療
図4.寛骨臼骨折の骨接合と人工関節を組み合わせた手術治療
初期治療後の経過・リハビリテーション
初期の合併症などがなく経過し、順調に離床し歩行訓練に移ることが出来たなら、問題無く元の生活に戻って行く方が多いです。しかし、骨癒合が遷延したり内固定の問題が発生すると、歩行訓練がままならず痛みが取れない場合や、筋力低下による機能障害・肺炎や褥瘡・その他内科的合併症を生じることがあります。
また、骨粗しょう症による二次的な骨折の発生なども挙げられます。受傷後に次の骨折を発生させないように、状況に応じた骨粗しょう症の治療を行う必要があると思われます。
このように高齢者の骨盤骨折では、非常に合併症が多岐にわたり、さらに若年者より高率に発生することが知られています。骨折の治療が難しいだけではなく、さまざまな合併症がこの骨折治療を難しいものにしています。
関連する症状
2025年12月