一般の方へ
 骨折の解説
骨折の解説
高齢者の大腿骨頚部骨折と大腿骨転子部骨折
-ヒップ・フラクチャー(Hip Fracture), 大腿骨近位部骨折-
股関節のことをヒップ・ジョイント(hip joint)とよびます.そして,股関節周囲の骨折,特に高齢者が転倒などで受傷する,股関節周囲の大腿骨骨折をヒップ・フラクチャー(hip fracture)とよびます.日本語で正しくは,大腿骨近位部(だいたいこつきんいぶ)骨折といいますが,覚えにくいので欧米人がよく使うヒップ・フラクチャーという用語も使いながら,詳しく解説していきます.このホームページ内にある「大腿骨頚部/転子部骨折,患者さんのための解説書」も参考にしてください.
1.脆弱性骨折とは?
高齢になって,骨が弱くなり骨折を起こしやすくなった状態を,「骨粗鬆症(こつそしょうしょう)」といいます.閉経後のホルモンバランスの変化から,骨粗鬆症になりやすいため,圧倒的に女性が多い疾患です.現在,骨粗鬆症の患者数は約1590万人で,女性が1,180万人,男性が410万人といわれています.
高齢者は,「骨粗鬆症」と「転倒」により骨折を受傷しやすい状態になっています.立った位置からの転倒,あるいはそれよりもっと軽微な外傷で起こる骨折のことを医学的には,「脆弱性骨折(ぜいじゃくせいこっせつ)」と呼びます.私たちは,日常生活の中で,つまずいて手をついたり,足をすべらせて尻もちをついたりすることがあります.若者は,転倒しても骨折することはまれです.ところが,骨粗鬆症になって骨が弱くなると容易に骨折してしまいます.また,高齢になると転倒しやすくなります.まとめると,「骨粗鬆症」と「転倒」が,「脆弱性骨折」の主な原因なのです.
脆弱性骨折が特に起こりやすい部位は,
- 手首(橈骨遠位端)
- 肩(上腕骨近位部)
- 背骨(椎体)
- 骨盤(恥骨,坐骨,腸骨,仙骨)
- 肋骨
- 脚の付け根=股関節周囲(大腿骨近位部)
です(図1).「近位」とか,「遠位」とか難しい言葉が出てきました.近位とは,体の中心に近い部分のことです.遠位とは,逆に体の中心から遠い部分のことです.大腿骨は股関節から膝関節までを含む一本の骨です.なので,大腿骨近位部骨折とは,大腿骨の股関節側の骨折という意味です.要するに,股関節周囲の大腿骨骨折が大腿骨近位部骨折です.ややこしいので,大腿骨近位部骨折のことをヒップ・フラクチャーともよぶことにします.この用語は,欧米では整形外科医も一般人もよく使用しています.
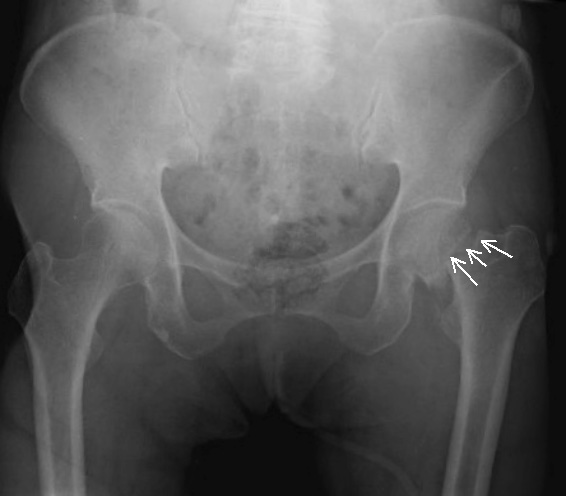
図1.脆弱性骨折が起こりやすい部位
骨粗鬆症は女性に多いため,ヒップ・フラクチャーの男女比は 女性4:男性1 くらいです.また,日本人女性の約5人に1人は,生涯でこの骨折を受傷すると推測できます.そして,何らかの原因で寝たきりになってしまった人は骨がさらに弱くなります.さらに,股関節や膝関節が拘縮してしまうと,おむつ交換のときに骨折することもよくあります.
2.二つのヒップ・フラクチャー(大腿骨近位部骨折)―大腿骨頚部骨折と大腿骨転子部骨折―
ヒップ・フラクチャー(大腿骨近位部骨折)は,「大腿骨頚部骨折(けいぶこっせつ)」と「大腿骨転子部骨折(てんしぶこっせつ)」の2つに分かれます.
脚の付け根にある「股関節(こかんせつ)」は,太ももの骨(大腿骨:だいたいこつ)と骨盤をつなぐ関節です.大腿骨の一番上の部分は丸い形をしており,「骨頭(こっとう)」と呼ばれます.そのすぐ下の細い部分が「頚部(けいぶ)」です.その下の太く出っ張った部分を「転子部(てんしぶ)」とよびます.
ヒップ・フラクチャーは,折れる場所によって名前が変わります.
- 頚部で折れると「大腿骨頚部骨折」
- 転子部で折れると「大腿骨転子部骨折」
です(図2).違う名前がついているのは,治療法や予後(病気や怪我がたどる経過と結末の見通し)が異なるためです.
それぞれの特徴と治療法を詳しくまとめてみます.
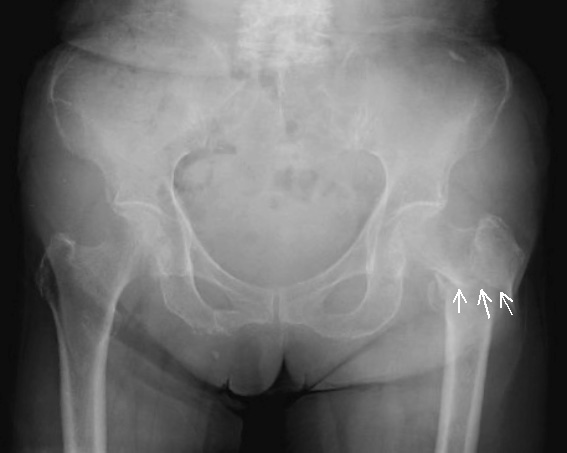
図2.大腿骨近位部の構造と骨折型
3.大腿骨頚部骨折の特徴と治療法
(1)特 徴
- 股関節を包む袋(=関節包)より内側で折れた骨折です.
- 骨折が治るには,骨芽細胞(こつがさいぼう)という骨を作る能力のある細胞が必要です.骨芽細胞は,骨の表面を覆う「外骨膜(がいこつまく)」に分布しているというか,活動を休んでいる骨芽細胞が並んで膜になっているのが外骨膜です.ところが,関節包より内側にある骨頭や頚部には外骨膜がありません.そのため,大腿骨頚部骨折は骨癒合しにくく,偽関節(または骨癒合不全)になりやすいのです.偽関節(または骨癒合不全)とは,骨折部の再生が完全に停止し癒合しない状態のことをいいます.
- 大腿骨頚部骨折は,骨を栄養する血管を受傷時に損傷してしまう危険性があります.栄養血管を損傷すると骨頭壊死(こっとうえし)という状態に陥ります.歩くときに荷重がかかる部位の骨頭に壊死を生じると,後に骨頭が壊れてきます.この状態を遅発性骨頭壊死陥没(レイト・セグメンタル・コラープス,late segmental collapse)とよびます.骨頭壊死陥没を生じると痛くて歩けなくなるので,再手術が必要になります.壊死の範囲が荷重部でなければ,大きな問題は生じないことが多いです.
(2)治 療
大腿骨頚部骨折の手術方法は,1)整復内固定術(=骨接合術)と2)人工物置換術(=人工骨頭置換術と人工股関節全置換術)の2つに分けられます.
1)整復内固定術(せいふくないこていじゅつ),骨接合術(こつせつごうじゅつ)(図3)
- 骨折した部分を癒合させる手術です.
- 金属のネジやプレートを使って,折れた骨を固定します.
- 骨折部の転位(=ずれ)が小さい骨折に対してよく行われます.
- メリットは,手術侵襲が人工物置換術よりも小さいことです.手術侵襲とは,皮膚・筋肉・血管などが切開されることで生じる身体へのダメージのことです.具体的には,出血,炎症反応,ストレス反応,疼痛などに影響します.
- デメリットは,骨折部が癒合しなかったり(=骨癒合不全,偽関節),遅発性骨頭壊死陥没をおこしたりという局所合併症があります.これらの局所合併症を生じると後述する人工物置換術による再手術が必要になることが多いです.
- 骨癒合不全や遅発性骨頭壊死陥没のリスクは,骨折部の転位が大きいほど高くなります.したがって,整復内固定術はこれらの合併症のリスクが低い転位の小さな骨折の治療法として行われることが多いのです.
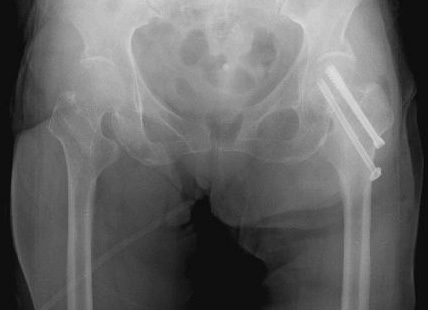
図3.大腿骨頚部骨折と骨接合術
2)人工骨頭置換術(じんこうこっとうちかんじゅつ,HA),人工股関節全置換術(じんこうこっとう ぜんちかんじゅつ,THA)(図4)
- 骨折した部分より近位側(股関節側)の骨片を摘出して,人工の骨頭に置き換える手術です.人工骨頭を支持するために大腿骨の髄腔(=骨の内側の管状の空間)に金属製の棒状のインプラントを挿入します.この金属製の棒状のインプラントをステムとよびます.
- 骨折部の転位(=ずれ)が大きい骨折に対してよく行われますが,転位が小さな骨折に対して行ってもよい手術です.
- メリットは,骨癒合不全や遅発性壊死陥没などの局所合併症を起こすことはないので,再手術のリスクが低いことです.
- デメリットは,整復内固定術に比べて手術侵襲が大きく,局所感染のリスクが高いことです.また,股関節脱臼(=関節が外れること)のリスクがあります.
- 上述したように,人工骨頭置換術(hemiarthroplasty,HA)は,股関節を構成する骨盤と大腿骨のうち,大腿骨の骨頭のみを置換する手術です.一方,人工股関節全置換術(total hip arthroplasty, THA)は,骨盤側の寛骨臼という部分も人工物で置換する手術です.人工股関節全置換術は,人工骨頭置換術より,さらに手術侵襲が大きいのですが,機能成績や耐久性などで勝ります.若・壮年者(概ね60〜65歳以下)や,より高齢であっても活動性が高い人,変形性股関節のために臼蓋側も痛んでいる人,臼蓋形成不全がある人,関節リウマチ等で骨が著しく弱い人などでは,人工股関節全置換術を行うことが多いです.
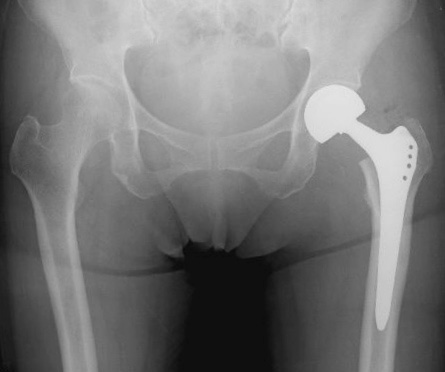
図4.大腿骨頚部骨折と人工骨頭置換術
4.大腿骨転子部骨折の特徴と治療法
(1)特 徴
- 股関節を包む袋(=関節包)の外側で折れた骨折です.
- 股関節の外側の骨には,外骨膜があり,また,周囲からの血流も豊富なので,骨折が癒合しやすい環境にあります.そのため,比較的骨癒合しやすい骨折であるといえます.
- 骨が大きくずれたり,固定に使用した金属材料が骨から飛び出したりという局所合併症が生じると,再手術が必要になります.
(2)治 療
- 原則として,骨折した部分を癒合させる手術を行います.粉砕が著しく,固定が難しいような骨折型(=折れ方)の場合には,人工物置換術を行うことがありますが,まれです.
- 牽引手術台という特殊な手術台の上で,骨折した脚に牽引をかけて,できるだけ良い位置に骨折を整復して,金属材料で固定します.
- 骨頭に向けて太いネジ(=ラグスクリュー)を挿入し,大腿骨の髄腔内に入れた金属製の髄内釘(ずいないてい)(図5)や大腿骨の外側に設置したプレートで(図6),ラグスクリューを支持します.
- この手術方法で上手くいかない場合のほとんどは,ラグスクリューが骨頭を突き破ってしまい(カットアウト),固定が破綻するケースです.この場合,再手術を要します.
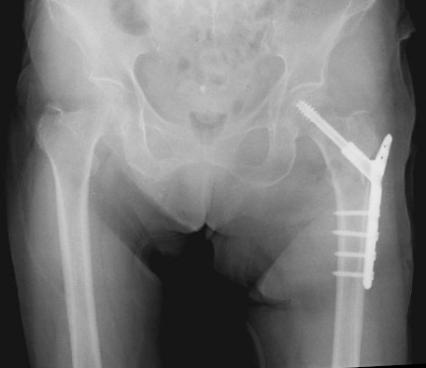
図5.大腿骨頚部骨折と人接合術(髄内釘)
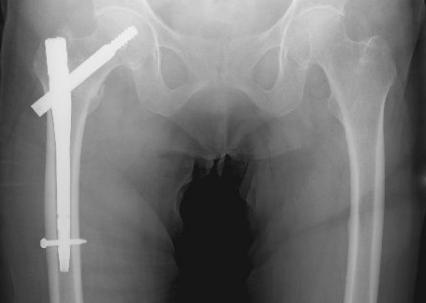
図6.大腿骨転子部骨折と骨接合術(プレート)
5.ヒップ・フラクチャーには手術が必要なの?
骨折の治療には 手術をする方法(手術療法) と下肢を牽引したり,ギプスなどで固定したりする方法(保存療法)があります.
昔は,高齢者の手術が難しかったため,脚を引っ張って骨折部が癒合するのを待つという治療方法が行われていました.しかし,そのような治療法では 骨が癒合しない,癒合しても大きく変形してしまう,下肢が短くなるなど,数多くの問題が生じて満足のいく治療結果が全く得られませんでした.また,保存療法では,長期間ベッドで寝ている必要があり,床ずれや肺炎を生じて,寝たきりになったり,死亡してしまったりすることが多かったのです.
現在では,麻酔,手術,周術期管理が進歩したことで,高齢者でも手術で治療できるようになりました.合併症で患者さんの全身状態がとても悪くて,手術すると術中あるいは術後すぐに死亡する可能性が高いことが予想される場合を除いて,できるだけ手術治療を選択します.保存療法よりも手術療法の方が機能的予後も生命予後も良いと考えられているからです.また,受傷時に寝たきりに近い状態の人でも,ヒップ・フラクチャーを受傷すると,局所の疼痛が強いので,介護によって痛みが増強しますし,体位変換ができなくなって呼吸機能が落ちたり褥瘡ができたりします.そのため,寝たきりに近い状態の人でも,手術を提案することが多いです.
現在,わが国では,年間20万人以上が毎年新たにヒップ・フラクチャーを受傷しています.前述したように,日本人女性の5人に1人は,生涯のうちにヒップ・フラクチャーを経験します.そして,全てのヒップ・フラクチャーの約95%に対して現在は手術が行われています.
6.いつ手術を行うのがよいのか?
ヒップ・フラクチャーの手術は,生命予後,機能予後,医療コストのすべての点から,受傷後できるだけ早く行うのが,最良の結果をもたらすと考えられています.すなわち,准緊急手術として対応すべき骨折です.日本では受傷後48時間以内,欧州では医療施設に到着後36時間以内の手術をめざすようになりました.そのためには,患者さん/家族と,医師(整形外科医,内科医,麻酔科医,精神科医,リハビリ科医,歯科医ほか),看護師,理学療法士,薬剤師,栄養管理士,ソーシャルワーカー,ケアマネジャーなどの多職種が連携して治療していく必要があります. 患者さんによっては,併存症の治療やそのコントロールのために,すぐに手術できない場合もあります.また,抗血小板薬,抗凝固薬,血管拡張薬,冠血管拡張薬,脳循環・代謝改善薬,高脂血治療薬,降圧剤,糖尿病薬,女性ホルモン関連薬などの一部は,手術前に一定期間休薬を必要とする薬であるため,受傷から48時間以内の手術ができないこともあります.さらに,手術室,整形外科医,麻酔科医,内科医,その他スタッフの不足から,早期手術ができない施設が多いのが日本の医療の現状であり,早急な改善が望まれます.
7.リハビリテーションはどのように進めるの?
受傷前の活動性,特に移動能力をもう一度獲得することが,手術の一番の目的です.受傷前に歩けていた患者さんは,もう一度歩けるようになることを目指します.そのためには,リハビリテーションがとても大切です.歩行能力再獲得を目標としたリハビリテーション医療の流れは以下のとおりです.
- ベッドで座る練習(端座位訓練)
- 車いすに乗る
- 立つ練習
- 平行棒を使って歩く
- 歩行器を使って歩く
- 杖(T杖)を使って歩く
リハビリの進み具合は,受傷前の歩行能力や年齢によって変わります.
医療施設によって異なりますが,主に手術を行う病院と主として術後のリハビリテーションを行う病院があります.手術を終えた後は,主としてリハビリテーションを行う病院で治療を受けた方がよい場合が多いので,担当医から連携施設などへの転院を指示されるのが一般的です.8.どこまで回復できる? 生命予後は?
受傷前にしっかりと歩けていた人に対しては,上記のようなリハビリテーション医療を行っていきますが,受傷前から車いすが中心の生活であった人には,そのレベルまでのリハビリテーションを行うのが普通です.
受傷前からよく歩けていた人は回復しやすいですが,残念ながらすべての人が元通りに歩けるようになるわけではありません.手術後の歩行能力は,受傷前の歩行能力,年齢,認知症などに大きく影響を受けます.受傷前の歩行能力が低い人や,高齢,認知症があると回復しにくいといわれています.受傷前に屋外が一人で移動できていた人が元の状態に戻れるのは約50%です.また,屋外は一人で移動できないけれど,室内の移動は一人でできていたという人が同じレベルに戻れるのも約50%です.
ヒップ・フラクチャーを受傷すると生命予後も悪く,受傷から1年以内の死亡率は10〜20%程度といわれています.手術に耐えられると判断して,手術をしますが,それでも術後に亡くなってしまう患者さんはいます.ヒップ・フラクチャーを受傷した患者さんの死亡率は,受傷から10年が経過しても受傷していない患者さんよりも高いことも知られています.
9.二次骨折予防と骨粗鬆症の治療の重要性
もう一つ大切なことがあります.
ヒップ・フラクチャーを起こさない一番よい方法は,骨粗鬆症の治療をしっかり行うことです.しかし,骨粗鬆症の検診率は現在5%程度と非常に低く,検診率が向上する気配がありません.そのため,ヒップ・フラクチャーを受傷した患者さんで,骨粗鬆症の治療を受けていた人はわずか30%程度しかいませんでした.
そして,ヒップ・フラクチャーを受傷した患者さんは,反対側のヒップ・フラクチャーを起こすリスクが非常に高いことも知られています.おおよそ,10人に1人は反対側も受傷してしまいます.受傷から1年以内に二次骨折として反対側のヒップ・フラクチャーを受傷するリスクが高いとされています.これをできるだけ防止するために,骨粗鬆症の治療をしっかり行うことが必要です.入院中はもとより,退院後も骨粗鬆症の治療を継続していくことが大切です.
2025年12月

