一般の方へ
 骨折の解説
骨折の解説
大腿骨遠位部骨折
大腿骨遠位部骨折とは
大腿骨は、人間の身体の中で一番長くて太い骨です(図1)。大腿骨の近位では股関節を形成し、遠位では膝関節を形成しており、立ったり歩いたりするなどの動作で重要な役割を持つ骨です。大腿骨遠位部とは膝関節の少し上の部分に当たります(図1)。全骨折の約0.5-1%、大腿骨骨折の3-6%程度の発症率ですが、この部位で骨折が起こると、痛みや変形のため膝関節を動かせなくなるばかりではなく、歩行ができなくなるほか、日常生活に大きな支障をきたすようになってしまいます。
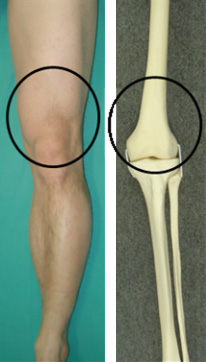
図1.大腿骨の模式図です。点線で囲んだ部位が、大腿骨遠位部と言われています。
【骨折の原因・特徴】
この骨折が発生する背景として2つのパターンが考えられます。
- 高エネルギー外傷:交通事故や高い所からの転落など、大腿骨に大きなエネルギーが加わって骨折が起きるパターンです。これは、比較的若年の方が受傷することが多いです。
- 低エネルギー外傷:転倒などの軽微なエネルギーを受けて骨折が起きるパターンがあります。これは骨粗鬆症を合併するような比較的高齢の方が受傷することが多いです。また、骨折型(折れ方)にも、2つのパターンが考えられます。
- 関節内骨折:骨折が膝関節の中におよんだ状態です。例えば、若年者の高エネルギー外傷で生じた骨折では、骨質が強いため単純骨折か、関節内で粉砕を伴う骨折になる可能性があります。特に関節内骨折では骨折が複雑化することがあるため、膝関節面を治すためにも、詳細な骨折の評価が必要になります。
- 関節外骨折:骨折が膝関節の外で生じた状態です。高齢者の低エネルギー外傷で生じた骨折は、骨質が弱く、骨幹端部で粉砕したり、加齢による関節変形や大腿骨の変形なども治療に影響をおよぼす可能性があるため、やはり画像的な評価が必要になります。
必要な検査
まず骨折があるかどうかを確認するためにX線検査を行います。X線検査で大腿骨遠位部骨折を認めたら、先に記載したように関節内に骨折がおよんでいるかを確認しなければならないため、通常CT検査を行います。まれにですが、膝関節を安定させるための靭帯の損傷を疑う場合には、MRI検査を行うことがあります。
治療方法
- 保存療法:骨折のズレが最小限である場合、または身体が手術や麻酔に耐えられない方ではギプスなどで固定を行います。しかし、固定を行う期間が長期化しやすく、膝関節が硬くなる(拘縮)、歩行能力が低下する、下肢血管の血栓症などの合併症を生じやすくなります。また、寝たきりや廃用症候群などをきたす可能性があり、その選択には十分な注意が必要です。
- 手術療法:手術は、「骨折を治して固定する方法」または「人工関節に置換する方法」があります。
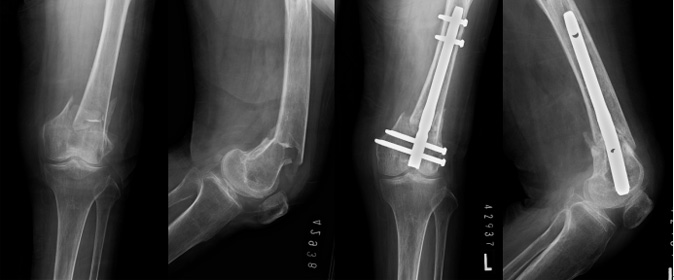
図2.20歳の左大腿骨遠位部解放骨折に対し、関節面を直接整復してプレートで固定しました。
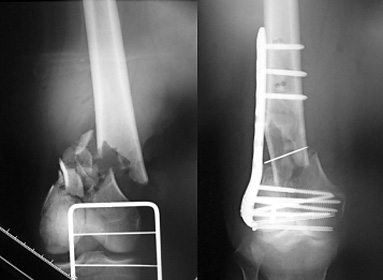
図3.70歳の右大腿骨遠位部骨折に対し、逆行性髄内釘で固定しました。
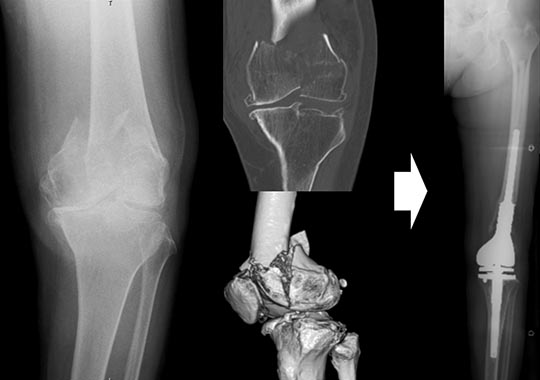
図4.80歳の右大腿骨遠位部骨折ですが、もともと変形性膝関節症を合併しており、かつ関節内の粉砕骨折も認めるため、最初から人工膝関節全置換術を選択しました。
リハビリテーションについて
リハビリテーションの目的は、骨癒合の促進、膝関節および下肢機能を含めたADLの回復です。
- 膝関節の可動域訓練:術後はまず膝関節の曲げ伸ばしの訓練を行います。自分で動かす方法や、リハビリテーションスタッフに補助してもらって動かす方法、CPM(Continuous Passive Motion)という膝関節の屈伸運動を行う機械などを使用する方法があります。
- 下肢筋力訓練:膝関節を動かす、また歩行するなどに必要な筋力トレーニングを行い、段階を踏んで強化していきます。
- 歩行訓練:骨折部は体重がかかる部位なので、骨折部を整復して固定する手術後は、骨折型や内固定の方法により差はありますが、約4週から12週間は非荷重期間が必要になることもあります。その後から歩行器や松葉杖を使用しながら荷重量を増やしていきます。一方、人工膝関節置換術後は早期から荷重歩行を行えるようになります。
術後の注意すべき合併症
- 偽関節:骨折部が癒合しない状態です。疼痛が継続したり、留置したインプラントが折損する可能性があり、骨移植などの追加手術が必要になることがあります。
- 感染:特に開放骨折ではその可能性が高くなります。
- 関節拘縮:関節内におよぶ複雑な骨折や、膝関節周囲の軟部組織損傷が影響して膝関節の屈伸運動が制限されます。
- 下肢静脈血栓症、肺塞栓症:長期的な臥床が余儀なくされると発症する可能性があります。予防として、早期運動や抗凝固療法の導入が推奨されます。
- 人工膝関節置換術関の合併症:深部感染、人工関節のゆるみ、インプラント周囲骨折などが挙げられます。
考えられる後遺症
- 変形性関節症:膝関節内骨折が複雑である場合に、関節軟骨が修復されず、関節が変形する可能性があります。
- 慢性疼痛:関節炎や変形性関節症、骨癒合が遷延する影響で持続的な疼痛が継続し、日常生活や歩行能力に影響を与えます。
- 膝関節の可動域制限:膝の屈伸が不十分になるため日常生活に支障が出てしまいます。例えば、階段の昇降が困難になる、椅子からの立ち上がり動作に支障をきたす、正座や和式トイレの使用は不可能になるなどの制限があります。
- 筋力および歩行能力の低下:重症な外傷における、筋肉支配神経の損傷や、長期の運動制限により筋力が低下する可能性があります。その結果、歩行能力にも影響し、若年者でも仕事や趣味、スポーツなどに制限が生じてしまう方や、高齢者では杖や歩行器、中には車椅子が必要な状態になる方もいます。
2025年12月
